ICL – Nuevas lentes intraoculares para corregir la miopía
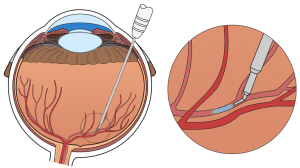
Las lentes ICL son una nueva generación de lentes intraoculares para la corrección de la miopía, hipermetropía y astigmatismo. Están fabricadas con un nuevo material denominado Colámero, que es una combinación de «colágeno» y «polímero». El material es biocompatible, lo que significa que las lentes están hechas para permanecer indefinidamente en armonía con el ojo. Las ICL son fáciles de implantar debido a su estructura blanda y flexible, no se notan, ni se sienten. Este exclusivo material Colámero brinda protección UV dejando pasar la luz visible y protegiendo las estructuras del ojo.
Quiénes son buenos candidatos para las ICL:
- Pacientes de entre 21 y 45 años.
- Pacientes con corneas delgadas que no son aptos para cirugía con láser.
- Pacientes con miopía entre -0.50 y -18.00 dioptrías.
- Pacientes con hipermetropía entre +0.50 a +10.00 dioptrías.
- Pacientes con astigmatismo entre 0.5 y 6.0 dioptrías.
- Paciente sin cambios en su graduación de más de 0.50 dioptrías en un año.
- Pacientes con riesgo postquirúrgico de ojo seco.
Qué ventajas tiene el implante de lentes ICL:
Es reversible: A diferencia de la cirugía LASIK, este tratamiento es reversible. Como solo se trata de implantar una lente, no existe la necesidad de modificar la córnea, pudiéndose volver a la situación inicial en cualquier momento.
Calidad de visión: Proporciona la más alta y previsible calidad de visión respecto a cualquier procedimiento refractivo. Obteniendo los porcentajes más altos de satisfacción entre los pacientes.
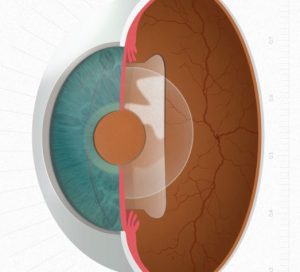
La lente es invisible, blanda y flexible: Como se implanta detrás del iris, su posicionamiento en el ojo la resulta invisible, por lo que el paciente ni las ve ni las siente.
No está condicionada por el espesor corneal: Esta técnica resulta óptima para tratar pacientes jóvenes o con espesores corneales muy pequeños, con miopías o hipermetropías altas.
No altera la producción de lágrimas: A diferencia de otros procedimientos como el LASIK, no genera ojo seco y minimizando el riesgo de sequedad ocular secundaria.
La intervención es rápida e indolora: La intervención dura unos 15 minutos y se realiza con anestesia tópica (gotas), la lente se implanta a través de una pequeña incisión de 3 mm que no requiere puntos. Poco tiempo después de la intervención el paciente puede volver a casa, realizando vida normal a los pocos días.
Compatible con vida deportiva: Compatible con el deporte profesional, profesiones de alto rendimiento físico (cuerpos de seguridad), profesiones en entornos exigentes (pilotos, buzos, etc.).
Protege contra los rayos UVA: El material Colámero con las que están fabricadas posee propiedades únicas que brindan protección UVA, al mismo tiempo que dejan pasar la luz natural visible sin alterarla.
Biocompatible: Está elaborada con colágeno natural por lo que el ojo las tolera perfectamente.
Posibles riesgos de las ICL:
Es importante considerar que las ICL están aprobadas por las autoridades sanitarias correspondientes, lo que significa que después de largos y exhaustivos procedimientos de verificación, se han establecido como seguras y efectivas. Como en cualquier intervención quirúrgica pueden surgir complicaciones, sin embargo en el caso de implantes de ICL son mínimas, pero será su oftalmólogo después de valorar su caso en particular quien le explique con todo detalle los riesgos posibles.
Cedilás Oftalmología