Dr. Gustavo Vincent – Oftalmólogo Barcelona
El glaucoma es una enfermedad ocular que produce una pérdida de visión de manera gradual, sin que necesariamente la persona experimente síntomas relevantes. Si no se instaura el tratamiento apropiado, el glaucoma puede llevar a la ceguera. Sin embargo hay una buena noticia, y es que realizando exámenes oftalmológicos periódicos, se puede detectar la enfermedad de manera precoz y con el tratamiento adecuado preservar la visión. Si ya se ha producido algún tipo de daño en determinadas estructuras oculares, el tratamiento puede detener dicha progresión.
Cómo funciona el ojo:
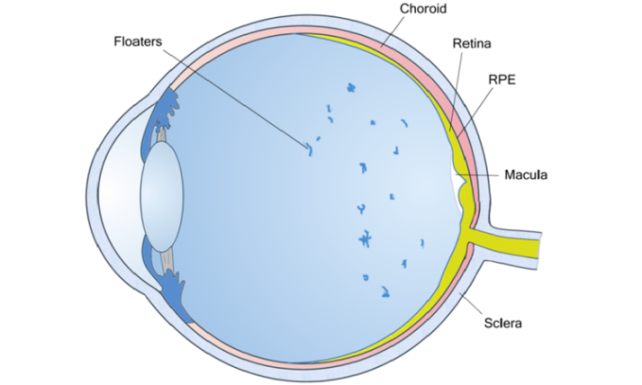
Para poder entender el glaucoma, primero debemos tener cierta idea de cómo funciona el ojo humano. La gráfica que mostramos identifica las partes más importantes de su ojo:
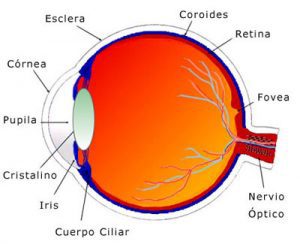
La capa rígida que confiere el color blanco del ojo se llama esclera, su función principal es proteger el globo ocular. Por delante de esa capa se puede observar una membrana transparente y delicada llamada conjuntiva, que cubre la esclera visible en su totalidad. En la porción más anterior del ojo se encuentra la córnea, que es la parte transparente de la cubierta protectora del órgano y que permite que entre la luz hacia el interior.
El iris es la estructura que confiere los diferentes colores que presentan los ojos (marrón, verde, azul, etc.). Tiene la capacidad de contraerse y dilatarse para que la pupila regule la cantidad adecuada de luz que entra al ojo, como si fuera el diafragma de una cámara fotográfica. Estos estímulos luminosos se dirigen al cristalino que actúa como una lente, enfocándolas sobre la retina que es la capa que recubre la parte interna del ojo. Las fibras nerviosas de la retina transmiten la luz y las imágenes al cerebro por medio del nervio óptico.
La parte anterior del ojo está llena de un líquido transparente llamado humor acuoso, que se produce en el cuerpo ciliar y le da la consistencia al globo ocular. El humor acuoso circula por la pupila y sale del ojo a través de un sistema de drenaje, formado por una malla de pequeños canales ubicados en el ángulo que forma el iris con la córnea.
Si la producción y el drenaje del humor acuoso es adecuado, la presión del ojo se mantiene a un nivel normal. La presión intraocular o PIO, depende de la cantidad de fluido que se encuentre dentro del mismo. Si el sistema de drenaje funciona adecuadamente, el fluido saldrá libremente sin acumularse. Por otro lado, si el humor acuoso se produce en cantidades adecuadas habrá un equilibrio que determinará que la PIO se mantenga estable.
El ojo y el Glaucoma:
En la mayoría de los diferentes tipos de glaucoma, se produce una alteración en el sistema de drenaje, que trae como consecuencia una obstrucción en la salida del humor acuoso, que se acumula dentro del ojo generando un aumento de la presión intraocular.
Más de un millón de fibras nerviosas provenientes de la retina salen de ella a través de una estructura denominada disco óptico o papila, para a continuación constituir el nervio óptico, que es el responsable de transmitir los estímulos visuales hacia el cerebro. En la medida que aumenta la presión intraocular esas fibras nerviosas que son muy sensibles empiezan a degenerar, y si se mantiene la presión elevada mueren, resultando una pérdida de visión irreversible.
Síntomas:
El glaucoma suele afectar ambos ojos, pero por lo general la presión intraocular se empieza a elevar primero en un ojo, si se producen daños, pueden causar cambios graduales en la visión. Con frecuencia, la visión periférica (lateral) se afecta inicialmente, por esta razón los cambios visuales suelen ser mínimos y pasar desapercibidos. Con el tiempo la pérdida de visión periférica se incrementa y si la presión ocular no se controla adecuadamente podrá afectar la visión central y en fases más tardías, ceguera.
En los tipos menos frecuentes de glaucoma se pueden presentar síntomas más evidentes, como visión borrosa, dolor ocular, cefaleas, náuseas, vómitos, halos alrededor las luces e incluso pérdida repentina de visión.
Diagnóstico:
Ante una sospecha de glaucoma, su oftalmólogo revisará su historia clínica y realizará un examen integral de la visión. También están indicados los siguientes exámenes:
- Tonometría, para valorar la presión intraocular.
- Campimetría computarizada, para analizar posibles alteraciones del campo visual.
- Paquimetría, para valorar el grosor corneal.
- Gonioscopía, para inspeccionar el ángulo de drenaje.
- Pruebas de imagen (OCT, GDX, HRT), para analizar posibles daños del nervio óptico.
Tratamiento:
Una vez el glaucoma ha producido un daño en el nervio óptico, este no se puede revertir. Sin embargo un tratamiento adecuado y controles periódicos pueden ralentizar o detener la progresión de estos daños, especialmente si la enfermedad se encuentra en fases tempranas.
El tratamiento de primera elección para el glaucoma es base de colirios (gotas), con la finalidad de disminuir la presión ocular, ya sea mejorando el drenaje del humor acuoso y/o disminuyendo su producción. Dependiendo del valor de la presión ocular que se desea obtener, puede ser necesario administra más de un colirio.
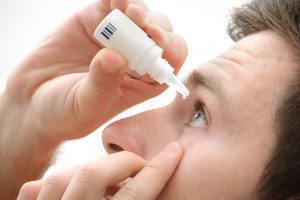
Entre los tratamientos antiglaucomatosos utilizados con más frecuencia destacan:
- Análogos de las Prostaglandinas: Disminuyen la presión ocular al aumentar la salida del humor acuoso. Los medicamentos de esta categoría incluyen latanoprost, travoprost, bimatoprost, etc. La dosis habitual es 1 gota cada 24 horas.
- Betabloqueantes: Disminuyen la presión ocular al reducir la producción de humor acuoso. Este grupo incluye el timolol y el betaxolol. La dosis habitual es 1 gota cada 12 horas.
- Agonistas alfa adrenérgicos. Reducen la producción de humor acuoso y aumentan el drenaje. Entre estos tenemos la apraclonidina y la brimonidina. La dosis habitual es 1 gota cada 12 horas.
- Inhibidores de la anhidrasa carbónica. Su mecanismo de acción es la reducción de la producción humor acuoso. Algunos ejemplos son dorzolamida y brinzolamida. La dosis habitual es 1 gota cada 12 horas.
Cirugía y otros tratamientos:
Otras opciones de tratamiento pueden ser la terapia con láser y varios procedimientos quirúrgicos. Las siguientes técnicas tienen el objetivo de mejorar el drenaje del humor acuoso, lo cual disminuye la presión intraocular:
- Terapia con láser. La trabeculoplastia con láser puede ser una opción. El procedimiento consiste en dilatar la abertura de los canales obstruidos en la malla trabecular, facilitando de esa manera la salida del humor acuoso.
- Cirugía de filtración. Es un procedimiento quirúrgico llamado Trabeculectomía, con el que se crea un pequeño orificio en la esclera y se extrae parte de la malla trabecular creando una nueva vía de drenaje del humor acuoso.
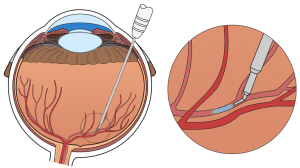
- Válvulas de drenaje. En esta intervención se inserta una pequeña válvula que se comunica al exterior del ojo por un diminuto tubo, creando de esta manera un nuevo punto de drenaje del humor acuoso.
Prevención del Glaucoma:
Para realizar una adecuada prevención del glaucoma se debe priorizar a los siguientes grupos de pacientes:
- Personas con familiares directos que hayan padecido Glaucoma.
- Mayores de 60 años.
- Hispanos de edad avanzada.
- Personas de ascendencia africana.
- Diabéticos.
- Que usen corticoides de manera prolongada.
En líneas generales los oftalmólogos recomendamos realizar controles oftalmológicos cada 1 o 2 años especialmente a partir de los 35 años de edad.
Cedilás Oftalmología